De 8 a 14 de março aconteceu a semana Mundial do Glaucoma. Oftalmologistas alertam sobre a doença que é a principal causa de cegueira irreversível no mundo. Ela é crônica, danifica o nervo ótico e envolve a perda de células da retina responsáveis por enviar os impulsos nervosos ao cérebro.
O diretor da Sociedade Mineira de Oftalmologia (SMO), Luiz Carlos Molinari, explica que o Glaucoma é causado pela alta pressão ocular. Segundo a Organização Mundial da Saúde, cerca de 10% dos casos de cegueira no mundo são ocasionados por esse mal. “O Glaucoma é silencioso, não apresenta sintomas. É preciso ficar atento e procurar um especialista se houver casos da doença na família.” De acordo com Molinari, é necessário desde cedo fazer um acompanhamento, uma vez que se não for tratado, pode levar à cegueira irreversível. Ele destaca ainda que, embora não se consiga afirmar exatamente por que uma pessoa desenvolve o glaucoma, estudos mostram que ele é mais frequente em pessoas:
- idade avançada;
- hipertensão arterial (pressão alta);
- miopia elevada (graus muito altos de miopia);
- histórico de glaucoma na família;
- diabetes;
- lesões oculares;
- raça negra.
O glaucoma pode ser:
- Congênito: presente no nascimento, os recém-nascidos apresentam globos oculares aumentados e córneas embaçadas;
- Secundário: ocorre após cirurgia ocular, catarata avançada, uveítes, diabetes, traumas ou uso de corticoides;
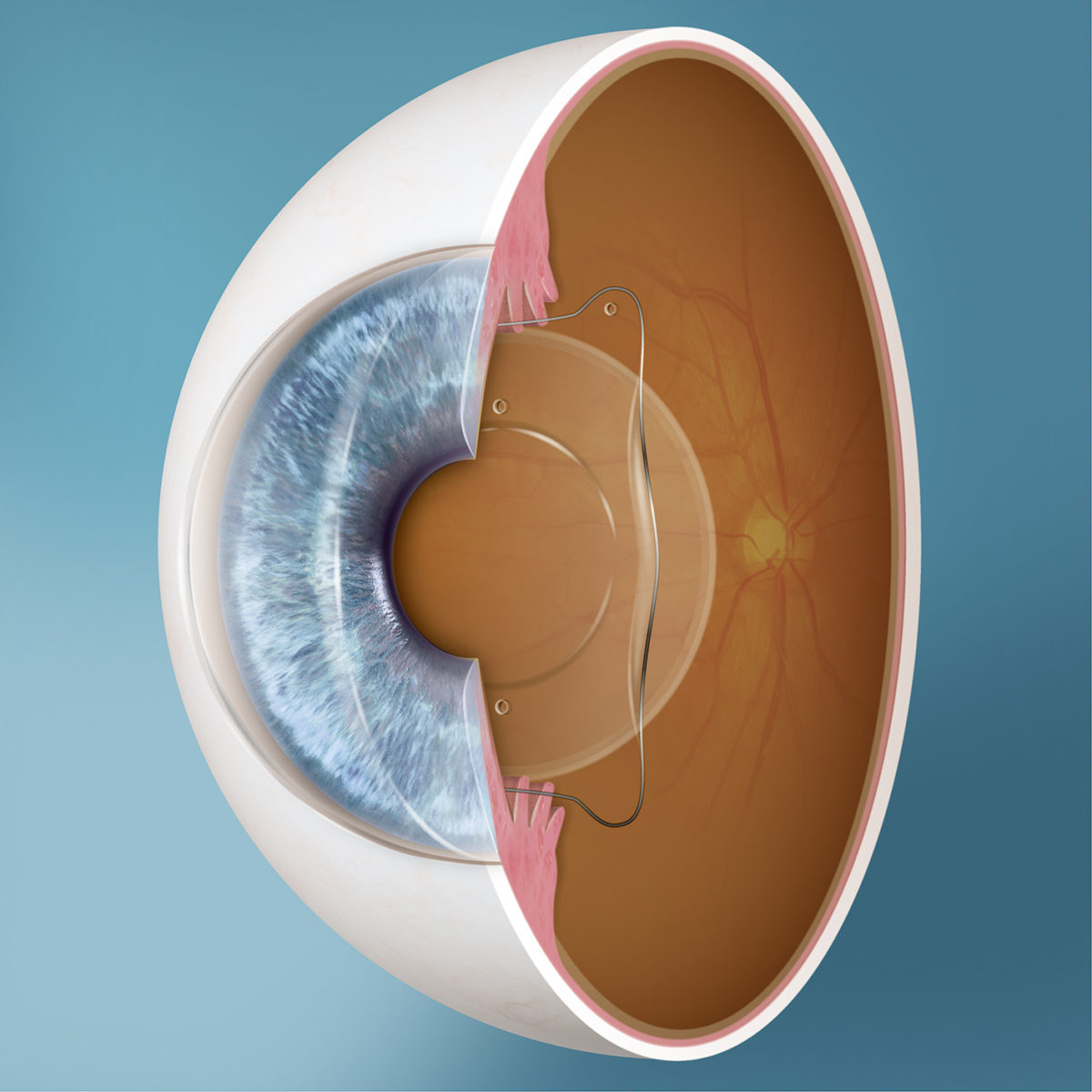
- Crônico: costuma atingir pessoas acima de 35 anos de idade. Uma das causas pode ser obstrução do escoamento de um líquido que existe dentro do olho chamado humor aquoso. No glaucoma crônico, os sintomas costumam aparecer em fase avançada, isto é, o paciente não nota a perda de visão até vivenciar a “visão tubular”, que ocorre quando há grande perda do campo visual (perda irreversível).
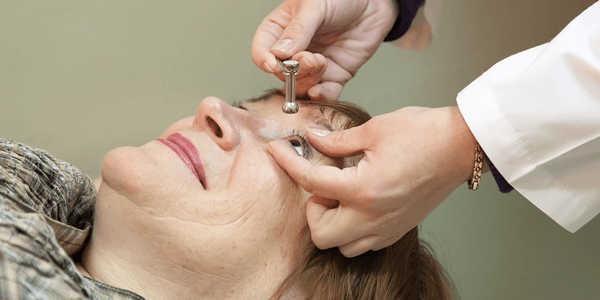
De acordo com o Conselho Brasileiro de Oftalmologia, aproximadamente 3% da população brasileira acima de 40 anos apresentam Glaucoma. “Somente o exame cuidadoso dos olhos – o que inclui a aferição da pressão intraocular e o exame de fundo de olho, – realizado por um médico oftalmologista, é capaz de detectar o glaucoma. O tratamento é feito com uso regular de colírios. Em alguns casos, aplicações de laser ou mesmo cirurgias podem ser necessárias para deter o avanço da doença.”
O tratamento também vai variar conforme o tipo de Glaucoma, que pode ser de ângulo aberto ou fechado. O primeiro é mais comum e não costuma apresentar sintomas, além da perda gradativa da visão. Já o de ângulo fechado são casos mais raros e graves, que precisam de emergência médica e vêm acompanhados de dores oculares, náuseas e distúrbios da visão. Consulte seu oftalmologista periodicamente, e faça a prevenção do glaucoma. Molinari orienta que é preciso procurar o oftalmologista se apresentar:
- dores nos olhos;
- visão distorcida;
- aureolas de arco-íris ao redor das luzes;
- dor de cabeça, náusea e vômito.
Fonte: Sociedade Mineira de Oftalmologia (SMO) e Conselho Brasileiro de Oftalmologia (CBO).