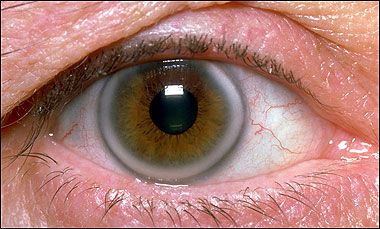
A Síndrome da Disfunção lacrimal, ou mais comumente chamado, o “Olho Seco” está diferente. Se antes era uma doença mais rara e prevalente principalmente em mulheres de meia idade, ultimamente vem se tornando muito comum nos consultórios oftalmológicos em todo o mundo e inclusive no Brasil. As causas desta mudança não são totalmente claras, mas suspeita-se que o uso abusivo de tecnologias tais como telas de computadores e celulares de forma extensiva possa ser atribuída. A razão para isto seria decorrente do baixo ritmo de piscadas observada durante o uso deste equipamentos.
Estudos mostram que comumente as pessoas tendem a ter este comportamento durante seu uso e supõe-se que esta baixa frequência interfira na produção oleosa do componente lacrimal. A lágrima sabidamente é composta de água, muco, óleo e minerais dissolvidos, sendo a oleosidade responsável pela proteção contra evaporação. A camada aquosa é produzida pelas glândulas lacrimais e muito raramente são as causas deste tipo atual de olho seco. A fina mas importante camada oleosa é a mais externa e é produzida pela chamadas glândulas de meibomius, que desembocam seu conteúdo na borda palpebral de maneira suave a cada piscada. Portanto, piscar pouco libera uma menor quantidade deste produto e com o tempo isto vai se tornando constante.
Muitas pessoas tem seu trabalho totalmente ligado ao uso de telas e sua produtividade depende da velocidade durante seu uso, ficando atividades fisiológicas como piscar, olhar para longe, movimentar o corpo, beber água etc. gradativamente esquecidas. Muitos desconhecem estes riscos e se concentram fortemente em seus trabalhos, não tendo consciência das possíveis consequências dos maus hábitos que a vida moderna impõe.
Os computadores, assim como os celulares, exercem um verdadeiro fascínio sobre seus usuários e se tornaram essenciais nas nossas vidas. Uma lágrima sem uma boa camada oleosa se torna fraca e desequilibrada e não cobre a primeira lente dos olhos, que é a córnea, de maneira eficiente. A córnea por sua vez se torna progressivamente mais ressecada, podendo alcançar níveis preocupantes, mas de maneira variável.
Alguns tem sintomas bem claros tais como ardor, sensação de ciscos, vermelhidão leve, intolerância à luminosidade e coceira, mas outros podem ter olho em pior estado sem tais queixas e esta paradoxalidade deixa confusos os pacientes e médicos. Também causa estranheza o fato de muitos sentirem que tem olhos secos e que lacrimejam. O lacrimejamento também pode ser uma queixa de olho seco porque a camada aquosa está presente mas a camada oleosa que a protege evapora rápido. Isto permite que a córnea fique despida da sua proteção e envia um sinal ao cérebro interpretado como ardor, que por sua vez envia um sinal para a glândula lacrimal para aumentar sua produção.
Mais recentemente, graças a chegada de novas tecnologias e exames, tais como osmolaridade lacrimal e testes imunológicos buscando detectar a presença de compostos inflamatórios presentes na lágrima de portadores de olhos secos vêm ajudado os oftalmologistas a detectarem mais facilmente sua presença. O diagnóstico pode no entanto ser mesmo assim desafiador.
Nos últimos anos temos observado “Olho Seco” em pacientes bem mais jovens, com algumas destas queixas e surpreendentemente muitas vezes nenhum sinal ocular pode ser detectado. Ambos os sexos estão suscetíveis e estes pacientes ainda não chegaram à idade em que as doenças degenerativas começam a mostrar seus incômodos. A causa nestes casos é atribuída ao adormecimento destas glândulas pela baixo número de piscadas e não ao envelhecimento natural. A camada aquosa que é produzida pelas glândulas lacrimais está normalmente presente mas a oleosa está deficiente.
Um outro aspecto decorrente do “Olho Seco” seria a intolerância às lentes de contato gelatinosas que vem progressivamente se tornando cada vez mais frequentes. Muitos já não toleram simplesmente usá-las o dia todo. A lentes de contato hidrofílicas (gelatinosas) necessitam da umidade da lágrima para se manterem macias e confortáveis. Fora dos olhos, em poucos minutos estarão completamente secas e olhos secos não toleram uma competição pela lágrima. Assim, um tratamento para este problemas precisa ser instituído.
Após a realização de exames para diagnose, o alvo inicial é o tratamento das glândulas de meibomius, e atitudes como trocas mais frequentes das lentes com seu uso reduzido e uso de lubrificantes não preservados para muitos casos não são suficientes. O alvo terapêutico esta claro: é necessário que as glândulas de meibomius voltem ao seu estado natural e liberem sua oleosidade tornando a lagrima eficiente.
O “Olho Seco” precisa ser tratado e este tratamento visa também recuperar a função palpebral e de suas glândulas. Ate há poucos anos seu tratamento era tentado às custas de compressas quentes e massagem palpebral, e no caso de infecções com o uso de antibióticos e anti-inflamatórios por tempo prolongado, sendo portanto taxados de incômodos e pouco eficazes.
O uso de lubrificantes faz parte da base assim como uso de colírios anti-inflamatórios e ainda adição na dieta de Ômega 3, que pode ser útil para alguns casos onde esse elemento estaria escasso. A boa novidade é que nos últimos 3 anos uma nova terapia vem se mostrando eficiente para se conseguir a estabilidade do filme lacrimal. O “IRPL” (Luz pulsada regulada intensa) ativa as glândulas de meibomius trazendo a produção oleosa à normalidade sendo bem rápido (cerca de um minuto) e indolor. Após 3 ou 4 sessões é possível que haja uma completa recuperação da camada oleosa e assim ser possível voltar ao uso de lentes de contato e muitas vezes abandonar o uso frequente de colírios lubrificantes.
Estas sessões costumam ser eficientes por até mais de um ano, com uma única sessão anual posteriormente para manutenção, e tem sido apontada como vantajosa a fim de perpetuar seus efeitos benéficos. Não há riscos relacionado ao seu uso e a única contra indicação importante seria pele negra porque impede a passagem da luz para as camadas mais profundas onde estão as glândulas de meibomius.
Os portadores de “Olho Seco” precisam criar maneiras racionais no uso intensivo de telas, tentando se possível diminuir seu uso, ou ao menos criando momentos de descanso e procurando conscientizar que é necessário piscar mais. Além disto, devem evitar a entrada de água nos olhos sob pena de trocarem uma lágrima ainda que deficiente por água, o que seria uma troca desvantajosa. Da mesma forma o uso de soro fisiológico remove a pouca oleosidade ainda existente. Neste caso, lubrificantes são preferíveis ao uso do soro.
*Artigo publicado por Leonardo Gontijo – Oftalmologista associado à SMO.